2025.08.27
高度1500フィートの青春 ~大空を翔る「京大グライダー部」~

まだまだ寒さが厳しい日も多いこの季節。風邪を引いても自然と治るのは、体内に細菌やウイルスなどの外敵を見分けて排除する「免疫」という仕組みが備わっているからです。
今回は、この免疫の働きに魅せられ、京大医学部を卒業後に臨床経験を経て、現在、免疫が関わる病気の研究に取り組んでいる医学研究科博士課程の増尾優輝さんをインタビュー。関節リウマチの新たな仕組み、カナダでの留学エピソード、さらには自身のキャリアまでたっぷり話を伺いました!

――まずは、増尾さんの研究内容を教えてください。
「私たちの研究室では、ヒトにおける免疫についての研究を進めています。ヒト免疫の仕組みを解明して、病気の根本的な原因をつきとめ、治療法を見つけることをめざしています。
免疫学では、これまでマウスなどの動物モデルによって免疫の仕組みを調べてきたのですが、やはりヒトと動物は違うということがわかってきました。免疫細胞にはさまざまな種類の細胞があるのですが、ヒトとマウスではそれぞれの免疫細胞が体内に占める割合やどのように働くかが異なっており、反応が変わることがあります。そのため、マウスには効いてもヒトには効かない薬などが出てくるのです」
――動物モデルだけでは薬の開発がうまくいかない場合があるのですね。ヒト免疫はどのように調べるのでしょうか。
「実際に患者さんから血液や病気の起こっている部位の検体をいただいて、患部で何が起こっているのかを調べます。ちなみに、解析技術の進歩によって少量の検体からでも多くのことを調べられるようになりました」


――自己免疫疾患とはどのような病気なのでしょうか。
「免疫は非常に精巧な仕組みで、自己と非自己、つまり自分の細胞と外から入ってきた異物を見分けることができます。しかし、何らかの異常が起こり、間違えて自分の細胞を攻撃してしまうことがあります。これが自己免疫疾患です。
自己免疫疾患は、何が原因で起こるのか、はっきりとわかっていません。遺伝的な影響があったり、感染症がきっかけであったり、いくつかの要因はわかっているのですが、すべての患者さんに共通するようなものは見つかっていないのです。それが治療の難しさにもつながっていて、自己免疫疾患は完治が難しい病気と言われています」
――原因がわからないから、有効な治療法がなかなか見つからないのですね。しかし、増尾さんたちは「関節リウマチ」という病気の一端を明らかにしたと伺いました。
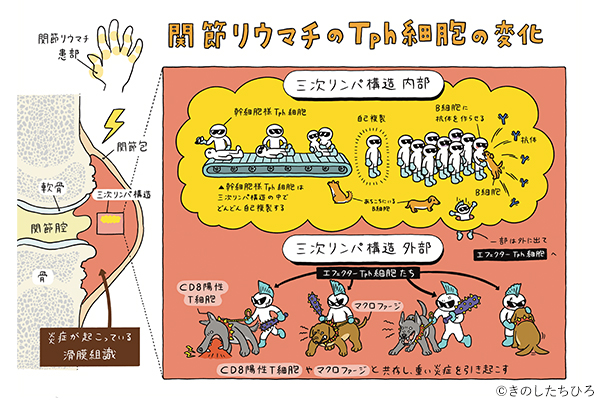
「まず、『関節リウマチ』ですが、患者さんの数が最も多い自己免疫疾患の一つであり、免疫の異常によって手足の関節が炎症を起こし、腫れや痛みが出る病気です。これまでの研究によって、関節リウマチの患部には、『末梢性ヘルパーT細胞(Tph細胞)』という免疫細胞が多く存在していることがわかっていましたが、その理由は不明でした。
私たちの研究グループでは、Tph細胞には、自己複製して供給源になる幹細胞型と、より成熟して炎症に関わるエフェクター型が存在していることを明らかにしました。関節内部の炎症部位には『三次リンパ構造』という、細胞が増殖するための臨時の拠点がつくられ、幹細胞型Tph細胞がこの拠点でどんどん自己複製して増え、その一部が拠点を出てエフェクター型Tph細胞となり、重い炎症を引き起こしていたんです」
末梢性ヘルパーT細胞(Tph細胞)とは
炎症が起きている組織(関節の滑膜など)の中で、B細胞(リンパ球の一種で骨髄(Bone marrow)で作られる)を活性化し抗体を作らせる助けをする免疫細胞。増尾さんらの研究で、組織の中で増え、炎症に直接かかわることも判明しました。
――どのようにしてTph細胞に異なる2つの役割があることを発見したのでしょうか。
「関節リウマチを患った患者さんの病変部を調べ、より悪い状態の患者さんのほうで増えている細胞、あるいは減っている細胞がないかを調べていきました。そうしたところ、Tph細胞が増えていたので、さらに増え方を調べていき、幹細胞型Tph細胞があることを見つけたのです。関節リウマチには、現在の治療薬が効きにくい患者さんが3割ほどいるのですが、その背景の1つに、供給源である幹細胞型Tph細胞が関わっている可能性があります。この仕組みが見えてきたことで、より有効な治療につながるのではないかと考えています」
――そもそも、なぜ免疫学に興味を持ったのでしょうか。
「医学部3回生のときに受講した、現総長の湊長博先生の講義がきっかけです。その講義のなかで、異物と自己を区別する免疫の精巧な仕組みについて知り、とても感動しました。その後、現医生物学研究所長の河本宏先生のラボやマックス・プランク免疫生物学・エピジェネティクス研究所のThomas Boehm先生のラボ等、免疫学の研究室に所属して学びを深めていきました」


――学部卒業後、病院で4年間の勤務を経てから、大学院生として、京大に戻ってこられたわけですが、何かきっかけがあったのですか。
「もともと医学部を志望したのは、臨床と研究のどちらにも興味があったからで、将来どちらの道に進むか、まだはっきり決めきれていませんでした。学部卒業後は医師としてのトレーニングを受けるため、まずは患者さんを実際に診る『臨床』の道に進みました。
病院で働き始めて3年目にコロナ禍が始まりました。当時は血液内科専攻医として駆け出しの頃で、血液がんの影響で免疫が正常に機能しない免疫不全の患者さんをたくさん診察していました。コロナ禍での診療は大変で、血液がんの治療が折角うまくいっていたにも関わらず、コロナウイルスに感染して亡くなってしまう患者さんも目の当たりにして……。感染症はウイルスが原因だとはっきりしていて、他の病気に比べて乗り越えられたことが多いはずなのに、まだまだ打ち勝つのは難しいのだと痛感しました。
一方で、当時は、患者さん本人が持つ免疫細胞の働きを利用して治療する免疫療法が、白血病などの治療でとても効果があることがわかってきた頃でした。がんでは従来、手術、放射線、抗がん剤の3つの治療を使い分けていましたが、そこに新しく免疫療法という選択肢が加わったのです。自分自身と同じくらいの年代の患者さんで、従来であれば治療法がないような状態だったのに、免疫療法を試したら、みるみるがん細胞が減っていったという喜ばしい状況にも立ち会えました。これらの経験から、もっと免疫学を学びたいと感じるようになりました」
――患者さんとの関わりがきっかけになったのですね。臨床と研究では、どんな違いがありますか。
「臨床では、目の前の患者さんをどう治療していくかが大事です。患者さんが持つ問題点を把握して、それを日々解決していく必要があります。対して研究では、裏付けをとって、病気の本質を解明していきます。とはいえ、病気がより深くわかれば治療法も見つかるので、表裏一体ですし、最終的にたどりつくところ、『病気を治す』という目的は同じです」

――今後、目標としていることはありますか。また臨床に戻ることも考えていますか。
「今の時点では、研究者として頑張っていきたいと考えています。免疫の仕組みはまだ解明されていないことも多いです。たとえば、免疫の働きには個人差があることがわかっていますが、一人ひとりが持つ免疫の力を測ることはできません。それを正確に判断することができるようになれば、それぞれの患者さんに最適な治療法を提供することが可能になるはずです。免疫を“見える化”して、“個別化医療”を実現する、それが私の夢です」
――増尾さんは、留学経験も豊富なんだとか。海外での経験を通して得られたことについても聞かせください。
「いずれも短期なのですが、学部時代に5回留学しています。それぞれ多くの学びがありましたが、最も印象に残っているのは、5回生での臨床実習です。私は約4ヶ月ある選択実習期間のうち、2月末から3月末までの約1ヶ月間をカナダのトロント大学付属セイントミカエルズ病院で過ごしました(当時の実習報告書 )。それなりに留学に慣れて、語学力にもある程度の自信があったのですが、臨床現場の医師たちの早口の英語はまったく聞き取れない。初日に、もう帰りたい……とまで思いました(笑)。しかも極寒で、外気温は氷点下20℃という環境です」


――聞くだけで心が折れそうです……。一体どのように乗り越えたのでしょうか。
「優しくしてくれる人が多かったので、乗り越えられたのだと思います。わりと早い時期に、『コンフォートゾーンから出てきているのはえらい』と褒めてくれる人もいて、人の温かさに助けられましたね」
――ただでさえ慣れない実習で、海外を選ぶというのは勇気が必要だと思います。まさに、コンフォートゾーンから出ることを決めたのはなぜでしょうか。
「中高時代に英語を頑張っていて、中1から高3まで、毎日、英語で日記を書いていました。自分の英語力を試してみたかったので、もともと留学に興味がありました。
実習先に海外を選んだのは、海外で医師として働くには、日本の医師免許とは別に資格を取る必要があり、かなりハードルが高いからですね。なのでこの実習を逃すと、海外の臨床現場で働くことはもうないかもと思い、決心しました。日本と海外の臨床現場は全然違うと聞いていたため、どんなものか経験しておきたかったのです。実際に、日本ではほとんど見られない感染症を診るなど、海外でしか得られない経験ができました」
――将来、海外で研究したいと思いますか。
「まだまだ学ばないといけないことは多く、いつか長期留学をしたいと考えておりますが、将来的には日本の研究に貢献したいと考えています。日本の研究力は落ちているともいわれますが、実際に海外留学を経験した身からすると、日本でも高度な研究は可能だと感じます。
また、私は京都出身で、落ち着いて学べる環境に惹かれて京大を受験したので、京都への愛着もあります。日本の研究をリードする京大の一員として、これからも頑張っていきたいです」
――頼もしい限りです! 最後に、京大生や京大をめざす受験生にメッセージをお願いします!
「まず、興味を持てることを探すことが大事だと思います。そして、見つかったら、人と違うことをするのを恐れないことも大事です。大学に入学すると、またヨーイドン、一からのスタートです。そこで、間違ってもいいという勇気を持って、積極的に飛び込んでみてください。そうすると、いろいろなチャンスが待っている。京大はそんな場所です」

取材直後、増尾さんに嬉しいニュースが飛び込んできました。この度、増尾さんが「第16回(令和7年度)日本学術振興会 育志賞」を受賞されました。本賞は、学術研究の発展に寄与することが期待される、優秀な大学院生に贈られるものです。誠におめでとうございます!
増尾さんの今後ますますのご活躍を、心より応援しています。ありがとうございました!